| Кардиоселективный β–блокатор бисопролол в лечении больных с сердечно–сосудистыми заболеваниями
Лупанов В.П.
Бета–адреноблокаторы (БАБ) применяются в лечении больных сердечно–сосудистыми заболеваниями (ССЗ) более 50 лет. Препараты вызывают антиангинальный эффект путем
• снижения потребности миокарда в кислороде (за счет урежения частоты сердечных сокращений (ЧСС), снижения артериального давления (АД) и сократительной способности миокарда);
• увеличения объема доставки кислорода к миокарду (ввиду усиления коллатерального кровотока и перераспределения его в пользу ишемизированных слоев миокарда – субэндокарда);
• антиагрегационного действия;
• снижения накопления кальция в ишемизированных кардиомиоцитах [1–3].
Кардиоселективностью (способностью избирательно блокировать β1–адренорецепторы миокарда) обладают бисопролол, метопролол, атенолол, бетаксолол, небиволол и др. [4]. Эти лекарственные препараты значительно реже, чем неселективные БАБ, вызывают побочные эффекты терапии и поэтому могут применяться у больных при склонности к бронхоспазму и с нарушениями периферического кровообращения [5–7].
В России при лечении ССЗ препаратами выбора по–прежнему являются пропранолол и атенолол – эффективные средства, но вытесненные во многих странах другими БАБ [8, 9]. В рутинной клинической практике из–за настороженного отношения врачей к БАБ современные и более эффективные препараты применяются реже, чем необходимо. Причем частота их применения становится особенно низкой именно в группах больных с высоким риском осложнений – в тех случаях, когда лечение может дать максимальный клинический эффект.
Почему врачи нередко избегают назначения БАБ у больных с ССЗ? Это связано как с переоценкой противопоказаний, опасности развития побочных эффектов, потерей времени в связи с необходимостью наблюдения за действием препаратов, так и с недостаточными знаниями о преимуществах БАБ по сравнению с другими лекарственными средствами. Правильно подобрать пациенту эффективный препарат помогает проба с дозированной физической нагрузкой.
Основными показаниями к применению БАБ являются стенокардия напряжения, стенокардия при сопутствующей артериальной гипертонии (АГ), сопутствующая сердечная недостаточность, немая (безболевая) ишемия миокарда, ишемия миокарда при сопутствующих нарушениях ритма [10, 11]. При отсутствии прямых противопоказаний БАБ назначают всем больным ИБС, особенно после инфаркта миокарда (ИМ) [12] (табл. 1).
Основная цель терапии – улучшение отдаленного прогноза больного ИБС, что является одной из основных задач вторичной профилактики [13]. БАБ – основные средства вторичной профилактики ИБС после перенесенного ИМ и хирургической реваскуляризации миокарда [14–16].
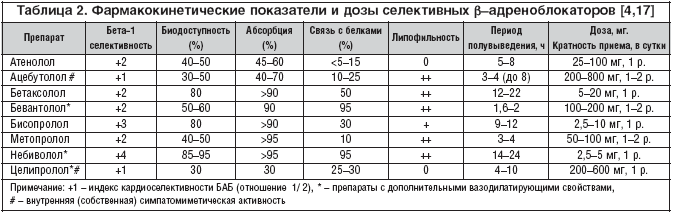
Основные характеристики бисопролола. Бисопролол фумарат является высокоселективным БАБ, избирательность его действия (высокая тропность к β1–адренорецепторам миокарда) существенно превосходит таковую у метопролола и атенолола – наиболее известных селективных БАБ (табл. 2) [17]. У бисопролола отношение β1– к β2–блокирующей активности (индекс β1–селективности) составляет 1:75, в то время как у атенолола и бетаксолола – 1:35, у метопролола – 1:20. Однако кардиоселективность β1–адреноблокаторов весьма относительна и реализуется лишь при применении их в малых дозах. При использовании в высоких дозах или при повышенной чувствительности пациентов к БАБ их селективность может существенно понизиться или полностью исчезнуть [3].
Бисопролол не обладает собственной симпатомиметической активностью и мембраностабилизирующим эффектом. Благодаря своим амфофильным свойствам (т.е. растворимостью как в жирах, так и в воде) препарат хорошо всасывается в желудочно–кишечном тракте, обладает высокой биодоступностью. Бисопролол частично метаболизируется в печени, а его основная часть в неизмененном виде выделяется почками. Из–за длительного периода полувыведения (10–12 ч) препарат назначают 1 раз/сут., пик его действия – через 2–4 ч после приема, продолжительность эффекта – 24 ч. Бисопролол не взаимодействует с другими препаратами, использующимися для лечения ССЗ (сердечные гликозиды, метилдопа, резерпин и гуанфацин, блокаторы «медленных» кальциевых каналов (верапамил, дилтиазем), амиодарон и другие антиаритмические средства повышают риск развития или усугубления брадикардии, AV–блокады, остановки сердца и сердечной недостаточности; нифедипин может приводить к значительному снижению АД; диуретики, клонидин, симпатолитики, гидралазин и другие гипотензивные средства могут привести к чрезмерному снижению АД).
Прием пищи не влияет на фармакокинетику бисопролола. Нарушение функции почек почти не влияет на концентрацию препарата в крови, лишь при выраженной почечной недостаточности требуется коррекция его дозы. Зависимость фармакокинетики бисопролола от дозы носит линейный характер, индивидуальные и межиндивидуальные колебания ее невелики, что обеспечивает постоянное и предсказуемое терапевтическое действие препарата [3, 18, 19].
Особенности метаболизма бисопролола (Бидоп) определяют его клинические преимущества: возможность приема 1 раз/сут., отсутствие необходимости коррекции дозы при патологии печени и почек, у пожилых пациентов, при совместном применении с другими лекарственными препаратами, а также высокую безопасность лечения пациентов с сопутствующими заболеваниями, такими как сахарный диабет (СД), хронические обструктивные болезни легких (ХОБЛ), патология периферических артерий.
Ишемическая (коронарная) болезнь сердца. БАБ являются основными препаратами в лечении стабильной стенокардии напряжения. Их антиангинальное действие обусловлено отрицательным инотропным и хронотропным эффектами, что приводит к снижению потребности миокарда в кислороде, а за счет удлинения диастолы – к продолжительности перфузии сердечной мышцы. Кроме того, увеличение продолжительности перфузии миокарда в диастолу в результате снижения ЧСС способствует улучшению доставки кислорода к миокарду.
При наличии большего выбора современных препаратов группы БАБ некоторые врачи применяют недостаточно эффективные из них и в минимальных дозах. Применять БАБ следует при наличии четкой связи между развитием приступа стенокардии и физической нагрузкой, сопутствующей АГ; нарушениях ритма сердца (суправентрикулярной или желудочковой аритмии), перенесенном ИМ. Эквивалентными считаются такие дозы БАБ, которые способствуют одинаковому уменьшению прироста ЧСС во время физической нагрузки (пропранолол 100 мг, атенолол 100 мг, метопролол 100 мг, бисопролол 10 мг).
Мета–анализ многочисленных исследований показал, что кардиопротективный эффект БАБ не связан с наличием или отсутствием у них β1–селективности, но отчетливо зависит от таких дополнительных свойств, как внутренняя симпатомиметическая активность (ВСА) и липофильность [20, 21]. Высокая кардиоселективность, отсутствие внутренней симпатомиметической активности и мембраностабилизирующего эффекта, наличие длительного периода полувыведения, составляющего 10–12 ч, расширяют возможности применения бисопролола в кардиологической практике.
У больных, перенесших ИМ, наиболее выраженное кардиопротективное действие оказывают липофильные препараты (снижают смертность в среднем на 30%): бетаксолол, карведилол, метопролол, пропранолол, тимолол и др. [4, 17, 21]. В то же время ни БАБ с ВСА (альпренолол, окспренолол и пиндолол), ни гидрофильные препараты (атенолол и соталол) при длительном применении не предупреждают летального исхода у этой категории больных.
В настоящее время из БАБ у больных ИБС широко применяются бисопролол (5–20 мг/сут.), атенолол (25–100 мг/сут.), метопролол (50–200 мг/сут.), карведилол (25–50 мг/сут.), небиволол (5 мг/сут.). Препараты, обладающие кардиоселективностью (бисопролол, атенолол, метопролол, бетаксолол), оказывают преимущественно блокирующее влияние на β1–адренорецепторы, а при длительной терапии немаловажное значение имеет их лучшая переносимость.
Исследования показали, что применение бисопролола, карведилола не только уменьшает выраженность симптоматики, но и существенно улучшает прогноз. У больных со стенокардией количество и продолжительность преходящих эпизодов ишемии могут быть значительно уменьшены. Кроме того, лечение сопровождается снижением таких показателей, как летальность и заболеваемость, улучшается общее состояние больных.
Бисопролол способствует повышению толерантности к физической нагрузке в большей степени, чем атенолол и метопролол, отличается дозозависимым действием на переносимость нагрузки. Было показано, что бисопролол в значительно большей степени, чем атенолол и метопролол, улучшает качество жизни больных и снижает тревожность, утомляемость. Очень важно, что бисопролол уменьшает сердечно–сосудистую летальность и риск развития фатального ИМ у больных высокого риска, подвергаемых кардиохирургическим вмешательствам.
В исследовании TIBBS [22] оценивалось влияние бисопролола в сравнении с нифедипином на транзиторную ишемию у 330 больных стабильной стенокардией напряжения с верифицированной по данным тредмил–теста и холтеровского мониторирования ЭКГ ишемией миокарда. Через 4 нед. лечения в группе больных, принимавших бисопролол (20 мг/сут.), число эпизодов ишемии миокарда снизилось (с 8, 1±0, 6 до 3, 2±0, 4); общая продолжительность ишемии миокарда по данным 48–часового мониторирования уменьшилась (с 99, 3±10, 1 до 31, 2±5, 5 мин.), достоверно уменьшилось и число ишемических атак в утренние часы. Пациенты, у которых в результате лечения полностью устранялась транзиторная ишемия миокарда, имели более низкий риск смерти по сравнению с больными, у которых сохранялись ишемические эпизоды. Авторы отметили также увеличение вариабельности сердечного ритма на фоне лечения бисопрололом. При сравнительном изучении было показано отсутствие влияния ретардной формы нифедипина (40 мг/сут.) на этот прогностически значимый показатель.
В другом исследовании [23] отмечено меньшее число побочных эффектов, большая эффективность бисопролола по сравнению с нифедипином и равная эффективность и лучшая переносимость – при сравнении с амлодипином. Было показано, что добавление указанных антагонистов кальция к бисопрололу не имеет существенных преимуществ при лечении пациентов со стабильной стенокардией.
Антиангинальная и антиишемическая эффективность бисопролола была продемонстрирована в исследовании MIRSA [24], в котором препарат уменьшал суммарную ишемию при физической нагрузке и улучшал прогноз больных ИБС.
Неблагоприятные эффекты БАБ связаны с блокадой β2–рецепторов, расположенных в бронхолегочной системе. Необходимость контроля за назначением β–блокаторов и встречающиеся побочные эффекты (брадикардия, гипотония, бронхоспазм, усиление признаков сердечной недостаточности, блокады сердца, синдром слабости синусового узла, чувство усталости, бессонница) приводят к тому, что врачи не всегда используют этот ценный класс препаратов. Однако у селективных БАБ эти явления отмечаются значительно реже.
Основными врачебными ошибками при назначении БАБ больным ИБС являются: использование малых доз препаратов, назначение их реже, чем нужно, и отмена препаратов при возникновении ЧСС в покое менее 60 ударов/мин. Следует также иметь в виду возможность развития синдрома отмены, поэтому БАБ необходимо отменять постепенно.
Таким образом, БАБ считаются обязательным компонентом терапии всех форм ИБС с учетом их эффективности у больных, перенесших ИМ. Было продемонстрировано 25–процентное снижение повторных ИМ и смертности у больных ИБС на фоне применения БАБ. Препараты этой группы являются средствами первого выбора для лечения больных со стенокардией напряжения, особенно у больных, перенесших ИМ, так как они приводят к доказанному уменьшению смертности и частоты повторного ИМ.
Бисопролол в сравнении с атенололом и метопрололом обладает более выраженной кардиоселективностью (в терапевтических дозах блокирует только β1– адренорецепторы) и большей продолжительностью действия. Его применяют у больных ИБС 1 раз/сут. в зависимости от функционального класса (ФК) стенокардии в дозе 2, 5–20 мг. Если монотерапия БАБ оказывается недостаточной, то к лечению добавляют либо длительно действующие нитраты, либо современные антагонисты кальция из группы дигидропиридинов, либо никорандил (активатор калиевых каналов), либо ивабрадин (ингибитор If–каналов клеток синусового узла, селективно урежающий синусовый ритм) [11].
Комбинация ивабрадина (5–7, 5 мг 2 раза/сут.) с низкими дозами бисопролола (5 мг/сут.) у больных стабильной стенокардией напряжения оказывала дополнительный антиангинальный и антиишемический эффект (превосходящий эффект монотерапии бисопрололом в дозе 10 мг/сут.) и улучшала хронотропный резерв [25].
Контроль за состоянием пациентов, принимающих бисопролол, должен включать измерение ЧСС и АД (в начале лечения – ежедневно, затем 1 раз в 3–4 мес.), проведение ЭКГ, определение глюкозы крови у больных с сопутствующим СД (1 раз в 4–5 мес). У пожилых пациентов рекомендуется следить за функцией почек (1 раз в 4–5 мес.). При выраженных нарушениях функции почек (клиренс креатинина менее 20 мл/мин.) и у пациентов с тяжелыми заболеваниями печени максимальная суточная доза составляет 10 мг.
Артериальная гипертония. Гипотензивное действие бисопролола связано с уменьшением минутного объема крови, ЧСС, симпатической стимуляции периферических сосудов, снижением активности ренин–ангиотензиновой системы (РАС), что имеет большое значение для больных с исходной гиперсекрецией ренина, восстановлением чувствительности в ответ на снижение АД и влиянием на ЦНС (воздействие на сосудодвигательные центры). При АГ эффект наступает через 2–5 дней, стабильное действие – через 1–2 мес. Таким образом, действие препарата основано на снижении сердечного выброса, уменьшении ЧСС, снижении секреции и концентрации ренина в плазме, угнетении воздействий на сосудодвигательные центры. Лечение бисопрололом не следует прерывать внезапно, особенно у пациентов с АГ и ИБС. Если необходимо прекратить лечение, то дозировку препарата следует снижать постепенно.
Эффективность бисопролола при АГ была продемонстрирована в ряде клинических исследований [19, 26, 27]. У больных с мягкой и умеренной АГ при приеме 1 раз/сут. бисопролол снижает АД на 15–20%. В исследованиях с проведением повторных мониторирований АД в стационаре в условиях стандартного двигательного режима, избранного для каждого больного, бисопролол в дозе 10 мг 1 раз/сут. оказывал наиболее «плавный» антигипертензивный эффект в течение суток по сравнению с эффектами метопролола или пропранолола, которые назначали 2 раза/сут. [26]. Что касается динамики диастолического АД (ДАД), то отношение конечного эффекта к пиковому составило для бисопролола 91, 2%. Считается, что минимальное значение этого показателя для обеспечения «плавного» антигипертензивного эффекта в течение суток составляет 50%.
Эффективные суточные дозы препарата для лечения больных АГ I–II степени составляли от 5 до 10 мг, хотя в некоторых исследованиях использовались дозы и 20 мг, что позволило достичь целевого ДАД менее 90 мм рт. ст. у 60–88% пациентов. Было показано, что длительность гипотензивного эффекта бисопролола составляет не менее 24 ч. При сравнении бисопролола с такими БАБ, как атенолол и метопролол, оказалось, что он не уступает последним по влиянию на уровень АД.
В двойном слепом рандомизированном исследовании BISOMET [28] у 87 пациентов с АГ было показано, что бисопролол (n=44) в дозе 10 мг/сут. сопоставим с метопрололом (n= 43) в дозе 100 мг/сут. по степени снижения АД в покое, но значительно превосходит его по влиянию на уровень систолического АД (САД) и ЧСС при физической нагрузке. Через 24 ч после последнего приема бисопролола САД при нагрузке в 100 Вт оставалось сниженным до 86% от максимального 3–часового эффекта препарата, а в группе метопролола – лишь до 63% (р=0, 02)). Таким образом, бисопролол при 4–недельном лечении АГ оказался эффективнее метопролола, особенно у пациентов с гиперсимпатикотонией.
В рандомизированном двойном слепом исследовании BIMS [29] сравнивалась антигипертензивная эффективность бисопролола и атенолола. В нем приняли участие 104 пациента с исходным уровнем ДАД 100–120 мм рт.ст. Через 8 нед. терапии в группе бисопролола отмечалось более выраженное снижение АД (р<0, 05). Целевого уровня ДАД (< 95 мм рт. ст.) удалось достичь в группе бисопролола (максимальная доза – 20 мг) у 68% больных, а в группе атенололола (максимальная доза – 100 мг) – у 56%.
Антигипертензивное действие бисопролола не уступает таковому у антагонистов кальция (нифедипина) и ингибиторов АПФ (эналаприла). В сравнительном 6–месячном рандомизированном исследовании бисопролол в дозе 10–20 мг/сут. вызывал достоверное уменьшение индекса массы миокарда левого желудочка (ЛЖ) на 11%, что было сопоставимо с эффектом эналаприла в дозе 20–40 мг/сут. [30].
В одном из исследований [31] изучали эффективность комбинированного применения бисопролола и гидрохлоротиазида (ГХТ) у 512 больных с мягкой и умеренной АГ, при этом каждый препарат назначали в различных дозах (бисопролол – от 2, 5 до 20 мг, ГХТ – от 6, 25 до 25 мг). Было показано, что комбинированное назначение этих препаратов в минимальных дозах хорошо переносится больными, при этом наблюдается снижение ДАД до 90 мм рт. ст. и ниже у 61% больных.
Длительное применение бисопролола у больных АГ может вызывать обратное развитие гипертрофии ЛЖ. Поскольку медикаментозное лечение должно проводиться регулярно и длительно, лекарственные препараты, назначаемые с этой целью, должны быть удобными в применении и хорошо переноситься больными [17, 32, 33].
При лечении АГ основные ограничения при использовании БАБ связаны с опасением развития негативных метаболических эффектов (увеличение инсулинорезистентности, проатерогенные сдвиги в липидном спектре крови) и ухудшением течения сопутствующих ХОБЛ либо заболеваний периферических артерий.
Оригинальный препарат бисопролол фумарат широко представлен на отечественном фармацевтическом рынке и хорошо зарекомендовал себя в современной терапии больных с ССЗ. В последнее время бисопролол стал производиться рядом фармацевтических компаний в виде препаратов–дженериков, использование которых позволяет существенно снизить затраты на лечение. Благодаря более низкой стоимости дженерики доступны большему числу пациентов.
Одной из таких форм бисопролола является препарат Бидоп (Bidop), выпускаемый компанией «Гедеон Рихтер» в соответствии с требованиями стандарта GMP. Бидоп, как и оригинальный бисопросол, применяется при ИБС и АГ в дозах 5 и 10 мг.
Бидоп показал полную биологическую и терапевтическую эквивалентность оригинальному препарату. Высокая эффективность, экономическая доступность и безопасность Бидопа открывают новые возможности применения БАБ в реальной клинической практике.
Бисопролол в терапевтических дозах у больных с сопутствующим хроническим обструктивным бронхитом или бронхиальной астмой не вызывал клинически значимых изменений функции внешнего дыхания (практически не влиял на сопротивление воздушных путей), что отличает его от менее селективного БАБ атенолола [34]. Вероятность развития бронхообструкции у больных с хроническими заболеваниями легких тем меньше, чем выше селективность применяемого БАБ и чем меньше используемая доза.
Нарушения ритма сердца. В Институте клинической кардиологии им. А.Л. Мясникова провели работу по сравнению эффективности бисопролола и амиодарона в лечении желудочковой экстрасистолии (ЖЭ) у пациентов с метаболическим синдромом (МС) [35]. 52 больных с МС, страдавших симптоматической ЖЭ, в качестве антиаритмического препарата использовали амиодарон 200 мг 1 раз/сут. 5 дней в неделю; 55 больных принимали бисопролол по 10 мг ежедневно вечером. Эффективность оценивали с помощью суточного мониторирования ЭКГ спустя 1, 3, 6, 9 и 12 мес. По окончании наблюдения было выявлено существенное преимущество бисопролола по сравнению с амиодароном: 50% больных, леченных эффективно, против 17, 3% (р=0, 02). Прекратили прием препаратов из–за потери эффекта соответственно 20% больных против 46, 1% (р=0, 004). Количество больных, отказавшихся от терапии из–за побочного действия, в обеих группах оказалось сравнимым.
В исследовании Plewan A. и соавт. [36] показана одинаковая эффективность бисопролола в дозе 5 мг и соталола в дозе 160 мг в предотвращении пароксизмов мерцательной аритмии у больных после кардиоверсии. При этом бисопролол вызывал меньше побочных эффектов, чем соталол. Бисопролол не уступал амиодарону в предупреждении фибрилляции предсердий у больных ИБС после аортокоронарного шунтирования [37]. Показана также высокая эффективность бисопролола как ритм–урежающего препарата в лечении желудочковых и наджелудочковых экстрасистол при постоянной форме мерцательной аритмии [38]. Крайне важной является способность β–блокаторов, в том числе и бисопролола, предотвращать развитие жизнеопасных желудочковых аритмий в группах больных с высоким риском внезапной смерти.
Другие показания к назначению бисопролола. Бисопролол эффективен и безопасен при СД [5, 39], не влияет на уровень глюкозы крови, при его приеме не требуется коррекции дозы пероральных антидиабетических препаратов. Бисопролол не влияет на уровень тиреоидных гормонов при гипертиреоидных состояниях, не вызывает гипокалиемию. Литературные данные свидетельствуют об отсутствии отрицательного влияния на липидный спектр у пациентов, принимающих бисопролол в течение длительного времени.
Заключение. БАБ по–прежнему играют ведущую роль в терапии больных с ССЗ. Они признаются препаратами первого ряда в большинстве международных и национальных рекомендаций для лечения ИБС и АГ. Современные клинические рекомендации содержат указание, что БАБ необходимо назначать всем больным, перенесшим ИМ и не имеющим противопоказаний к их назначению.
При назначении БАБ следует отдавать предпочтение препаратам кардиоселективного действия, которые можно назначать 1 раз/сут., таким как бисопролол (Бидоп). Высокая селективность бисопролола определяет его большую эффективность, редкое развитие побочных эффектов и хорошую переносимость препарата даже у пациентов с относительными противопоказаниями к его назначению. Бисопролол практически не оказывает влияния на гладкую мускулатуру бронхов, периферических артерий, углеводный и липидный обмен. Регулярное и длительное лечение АГ, стенокардии, ХСН бисопрололом способно не только снизить АД до целевых уровней, уменьшить частоту приступов стенокардии и проявления сердечной недостаточности, но и существенно уменьшить развитие тяжелых осложнений и тем самым улучшить прогноз здоровья и жизни у пациентов, увеличить их продолжительность жизни. Препарат бисопролол включен в «Перечень жизненно необходимых и важнейших лекарственных средств» и Федеральную программу льготного лекарственного обеспечения больных.

Список
литературы
1. Leopold G., Kutz K. Bisoprolol: pharmacokinetic profile // Rev Contemp. Pharmacother. 1997. Vol. 8. Р. 35–43.
2. Лупанов В.П. Кардиоселективный бета–блокатор бисопролол в лечении больных ишемической болезнью сердца // Российский кардиологический журнал. 2011. № 3. С. 96–100.
3. Крыжановский С.А., Вититнова М.Б. Лекарственные средства для лечения коронарной болезни сердца (фундаментальная, клиническая и доказательная фармакология). Лекция 4. Часть 1. Бета–адреноблокаторы и их место в фармакотерапии коронарной болезни сердца // Терапевт. 2012. № 2. С. 26–36.
4. Reiter M.J. Cardiovascular drug class specificity: β–blockers // Progress in Cardiovas Dis. 2004. Vol. 47. N 1. Р. 11–33.
5. Остроумова О.Д. Возможности применения высокоселективных β–блокаторов у больных с сопутствующими заболеваниями // Русский медицинский журнал. 2004. Т. 12. № 12. С. 721–725.
6. Сидоренко Б.А., Затейщиков Д.А., Евдокимова М.А. β–блокаторы в практике кардиолога: место бисопролола // Русский медицинский журнал. 2005. Т. 13. № 11. С. 775–779.
7. Карпов Ю.А., Шубина А.Т. Бета–блокаторы в лечении и профилактике ишемической болезни сердца // Сердце. 2005. № 1. С. 32–35.
8. Лупанов В.П., Агеев Ф.Т. Стратегия ведения и лечения больных стабильной ишемической болезнью сердца в стационаре и амбулаторных условиях // Сердце. 2004. Т. 3. № 2. С. 56–66.
9. Маколкин В.И. Лечение стабильной ишемической болезни сердца: фокус на β–адреноблокаторы // Кардиоваскулярная терапия и профилактика. 2008. № 7(6). С. 89–93.
10. AСС/АНА 2002 Guidelines Update for the management of patients with chronic stable angina – summary article. A Report of the ACC/AHA Task Force on Practice Guidelines [Committee on management of patients with chronic stable angina] // Circulation. 2003. Vol. 107. Р. 149–158.
11. Диагностика и лечение стабильной стенокардии. Российские рекомендации (2–й пересмотр). Разработаны Комитетом экспертов ВНОК. М., 2008. 40 с.
12. Эффективность и безопасность лекарственной терапии при первичной и вторичной профилактике сердечно–сосудистых заболеваний. Рекомендации ВНОК, 2011 // Рациональная фармакотерапия в кардиологии. 2011. Т. 7. № 5, приложение. С. 2–72.
13. Бубнова М.Г., Поддубская Е.А. Современные позиции β–адреноблокаторов в кардиологической практике с позиции медицины доказательств // Кардиосоматика. 2011. Т. 2. № 2. С. 99–104.
14. Лупанов В.П. Лечение больных ишемической болезнью сердца после коронарного шунтирования и чрескожных коронарных вмешательств // Атмосфера. Кардиология. 2007. № 3. С. 18–24.
15. Акчурин Р.С., Бурмистрова И.В., Васильев В.П. и др. Актуальные вопросы хирургии сердца у взрослых. В кн.: Сердечно–сосудистая патология. Современное состояние проблемы (сборник трудов). К 80–летию академика Е.И. Чазова. М.: Медиа Медика, 2009. С. 6–25.
16. Poldermans D., Boersma E., Bax J. et al. The effect of bisoprolol on perioperative mortality and myocardial infarction in high–risk patients undergoing vascular surgery // N Engl J Med. 1999. Vol. 341. Р. 1789–1794.
17. Документ о соглашении экспертов по блокаторам β–адренергических рецепторов. Рабочая группа Европейского общества кардиологов по бета–блокаторам // Кардиоваскулярная терапия и профилактика. 2005. № 1. С. 99–124.
18. Толпыгина С.Н., Марцевич С.Ю. Место бисопролола в лечении сердечно–сосудистых заболеваний // Кардиоваскулярная терапия и профилактика. 2008. № 7. С. 111–118.
19. Лукина Ю.В., Марцевич С.Ю. Бисопролол – высокоселективный бета–адреноблокатор с позиции доказательной медицины // Рациональная фармакотерапия в кардиологии. 2010. № 6 (1). С. 103–107.
20. Куприна А.А., Белоусов Ю.Б., Соколов А.А. Манешина О.А. Клиническая ценность селективного бета–адреноблокатора бисопролола в лечении сердечно–сосудистых заболеваний с позиции медицины, основанной на доказательствах // Фарматека. 2007. № 19. С. 19–22.
21. Оганов Р.Г., Кокурина Е.В. Бета–адреноблокаторы при хронической стабильной ишемической болезни сердца // Терапевтический архив. 2007. № 3. С. 92–96.
22. Weber F., Schneider H., von Arnim T., Urbaszek W. Heart rate variability and ischemia in patients with coronary heart disease and stable angina pectoris; influence of drug therapy and prognostic value. TIBBS Investigation Group. Total Ischemic Burden Bisoprolol Study // Eur Heart J. 1999. Vol. 20 (1). Р. 38–50.
23. Ferguson J.D., Ormerod O., Lenox–Smith A.J. Bisoprolol alone and in combination with amlodipine ore nifedipine in the treatment of chronic stable angina // Int J Сlin Pract. 2000. Vol. 54 (6). Р. 360–363.
24. De Muinck E.D., Buchner–Moell D., van de Ven L.L., Lie K.I. Comparison of the safety and efficacy of bisoprolol versus atenolol in stable exercise–induced angina pectoris: a Multicenter International Randomized Study of Angina pectoris (MIRSA) // J Cardiovasc Pharmacjl. 1992. Vol. 19 (6). Р. 870–875.
25. Amosova E., Andrejev E., Zaderey I. et al. Efficacy of ivabradin in combination with Beta–blocker versus uptitration of Beta–blocker in patients with stable angina // Cardiovasc Drugs Ther. 2011. Vol. 25 (6). Р. 531–537.
26. Марцевич С.Ю. β–адреноблокаторы в лечении гипертонической болезни роль бисопролола (конкора) // Русский медицинский журнал. 2004. № 15. С. 664–667.
27. Осадчий К.К. β–адреноблокаторы при артериальной гипертензии: фокус на бисопролол // Кардиология. 2010. № 1. С. 84–89.
28. Haasis R., Bethge H. Exercise blood pressure and heart rate reduction 24 and 3 hours after drug intake in hypertensive patients following 4 weeks of treatment with bisoprolol and metoprolоl: a randomized multicentre double–blind study (BISOMET) // Eur Heart J. 1987. Vol. 8 (Suppl M). Р. 103–113.
29. Buhler F.R., Berglund G., Anderson O.K. et al. Double–blind comparison of the cardioselective beta–blockers bisoprolol and atenolol in hypertension: the Bisoprolol International Multicenter Study (BIMS) // J Cardiovasc Pharmacol. 1986. Vol. 8 (Suppl. 11). Р. 122–127.
30. Gosse P., Roudaut R., Herrero G. et al. Beta–blockers vs angiotensin–converting enzyme inhibitors in hypertension : effects on left ventricular hypertrophy // J Cardiovasc Pharmacol. 1990. Vol. 16 (Suppl. S). Р. 145–150.
31. Frishman W., Bryzinski B., Coulson L. et al. A multifactorial trial design to assess combination therapy in hypertension // Arch Inter Med. 1994. Vol. 154. Р. 1461–1468.
32. Бритов А.Н. Роль кардиоселективного β–адреноблокатора (бисопролола) в лечении больных артериальной гипертонией, ассоциированной с сердечной недостаточностью // Кардиоваскулярная терапия и профилактика. 2005. № 3. С. 104–110.
33. Мамедов М.Н., Поддубская М.А., Дидигова Р.Т. Практические аспекты обновленных европейских рекомендаций по артериальной гипертонии: расширенные показания к применению селективных β–блокаторов // Consilium Medicum. 2011. Т. 13. № 10. С. 99–102.
34. Dorow P., Bethge H., Tonnesmann U. Effects of single oral doses of bisoprolol and atenolol on airway function in nonasthmatic chronic obstructive lung disease and angina pectoris // Eur J Clin Pharmacol. 1986. Vol. 31. Р. 143–147.
35. Провоторов В.М., Глуховский М.Л. Сравнительная эффективность амиодарона и бисопролола в лечении желудочковой экстрасистолии у пациентов с метаболическим синдромом // Рациональная фармакотерапия в кардиологии. 2009. № 6. С. 29–34.
36. Plewan A., Lehmann G., Ndrepepa G. et al. Maintenance of sinus rhythm after electrical cardioversion of persistent atrial fibrillation; sotalol vs bisoprolol // Eur Heart J. 2001. Vol. 22 (16). Р. 1504–1510.
37. Steilaty G., Madi–Jebarа S., Yazigi A. et al. Postoperative oral amiodarone versus oral bisoprolol as prophylaxis against atrial fibrillation after coronary bypass graft surgery: a prospective randomized trial // Int J Cardiol. 2009. Vol. 117(2). Р. 116–122.
38. Singh B.N. CIBIS, MERIT–HF and COPERNICUS trial outcomes: do they complete the chapter on beta–adrenergic blockers as antiarrhytmic and antifibrillatory drugs? // J Cardiovasc Pharmacol Ther. 2001. Vol. 6 (2). Р. 107–110.
39. Кукес В.Г., Остроумова О.Д., Батурина А.М., Зыкова А.А. β–блокаторы в лечении артериальной гипертонии у больных с сахарным диабетом: противопоказание или препараты выбора? // Русский медицинский журнал. 2002. № 10. С. 446–449.
|